Nosiseptor
| Nosiseptor | |
|---|---|
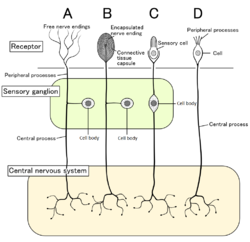 Empat jenis neuron deria dengan sel-sel reseptor masing-masing. Nosiseptor ditunjukkan sebagai hujung saraf bebas jenis A | |
| Pengenalpastian | |
| MeSH | D009619 |
| Terminologi anatomi | |
Nosiseptor ("reseptor kesakitan") merupakan neuron deria yang bertindak balas terhadap rangsangan yang merosakkan, atau berpotensi merosakkan, dengan menghantar isyarat "kemungkinan ancaman"[1][2][3][4] ke saraf tunjang dan otak. Sekiranya otak menganggap ancaman itu boleh dipercayai, ia menimbulkan sensasi kesakitan untuk mengarahkan perhatian ke bahagian tubuh, sehingga diharapkan ancaman dapat dikurangkan; proses ini dipanggil "nosisepsi".
Sejarah[sunting | sunting sumber]
Nosiseptor ditemui oleh Charles Scott Sherrington pada tahun 1906. Pada abad-abad sebelumnya, para saintis percaya bahawa haiwan ibarat peranti mekanikal yang mengolah tenaga rangsangan deria menjadi tindak balas motor. Sherrington menjalankan pelbagai eksperimen untuk menunjukkan bahawa pelbagai jenis rangsangan ke medan penerimaan serat saraf aferen menyebabkan tindak balas yang berbeza. Beberapa rangsangan yang kuat mencetuskan penarikan refleks, tindak balas autonomi tertentu, dan rasa sakit. Reseptor khusus untuk rangsangan kuat ini disebut nosiseptor. [5]
Lokasi[sunting | sunting sumber]
Nosiseptor bagi mamalia terdapat di sebarang bahagian tubuh yang dapat merasakan rangsangan berbahaya. Nociceptors luaran terdapat dalam tisu seperti kulit (nosiseptor kulit), kornea, dan mukosa. Nosiseptor dalaman didapati dalam pelbagai organ, seperti otot, sendi, pundi kencing, organ visera, dan saluran pencernaan. Badan-badan sel neuron ini terletak pada ganglion akar dorsal atau ganglion trigeminal.[6] Ganglion trigeminal adalah saraf khusus untuk wajah, sedangkan ganglion akar dorsal dikaitkan dengan seluruh badan. Akson meluas ke sistem saraf periferi dan berakhir di cawangan untuk membentuk medan reseptif.
Perkembangan[sunting | sunting sumber]
Nosiseptor berkembang dari sel stem kresta neural. Bahagian atas saraf bertanggungjawab untuk sebahagian besar perkembangan awal pada vertebrata. Ia dikhususkan untuk mengerjakan pengembangan sistem saraf periferal (peripheral nerve system, PNS). Sel stem neural-crest berpecah dari tiub saraf semasa ia ditutup, dan nosiseptor tumbuh dari bahagian punggung dari tisu kresta neural ini. Mereka terbentuk lewat semasa neurogenesis. Sel-sel yang terbentuk lebih awal dari bahagian ini dapat menjadi reseptor selain rasa sakit, baik proprioseptor mahupun mekanoreseptor bernilai ambang rendah. Semua neuron yang berasal dari puncak neural, termasuk nosiseptor embrio, menyatakan TrkA, yang merupakan reseptor kepada faktor pertumbuhan saraf (nerve growth factor, NGF). Walau bagaimanapun, masih tidak jelas faktor-faktor transkripsi yang menentukan jenis nosiseptor.[7]
Selepas neurogenesis deria, pembezaan berlaku, dan dua jenis nosiseptor terbentuk. Dua jenis ini diklasifikasikan sebagai nosiseptor peptidergik atau nonpeptidergik, masing-masing menyatakan himpunan saluran ion dan reseptor yang berbeza. Pengkhususan ini membolehkan reseptor untuk menghidupkan sasaran pusat dan periferal yang berbeza. Pembezaan ini berlaku sewaktu dan selepas bersalin (melahirkan anak). Nosiseptor nonpeptidergik mematikan TrkA dan mula mengekspresikan Ret, iaitu komponen isyarat transmembran yang membolehkan ekspresi faktor pertumbuhan yang berasal dari sel glial (glial-cell-derived growth factor, GDNF). Peralihan ini dibantu oleh Runx1 yang sangat penting dalam perkembangan nosiseptor nonpeptidergik. Sebaliknya, nosiseptor peptidergik terus menggunakan TrkA yang menyatakan jenis faktor pertumbuhan yang sama sekali berbeza. Terdapat banyak kajian mengenai perbezaan antara nosiseptor.[7]
Jenis dan fungsi[sunting | sunting sumber]
Terminal periferal bagi nosiseptor matang merupakan tempat di mana rangsangan merosak dikesan dan ditransduksi ke tenaga elektrik.[8] Apabila tenaga elektrik mencapai nilai ambang, potensi tindakan dipacu dan didorong ke arah sistem saraf pusat (central nerve system, CNS). Ini membawa kepada rentetan peristiwa yang memungkinkan kesedaran terhadap kesakitan. Kekhususan deria nosiseptor ditentukan oleh nilai ambang tinggi hanya pada ciri-ciri rangsangan tertentu. Hanya tercapainya nilai ambang tinggi itu oleh persekitaran kimia, termal, atau mekanikal, yang akan merangsang nosiseptor. Sebilangan besar nosiseptor diklasifikasikan mengikut modus persekitaran di mana ia bertindak balas. Sesetengah nosiseptor bertindak balas terhadap lebih dari satu modus ini dan oleh itu digelar polimodal. Nosiseptor lain tidak bertindak balas terhadap kaedah ini (tetapi ia mungkin bertindak balas terhadap rangsangan apabila mengalami keradangan) dan digelar terpendam.
Nosiseptor mempunyai dua jenis akson, iaitu:
- Akson serat Aδ yang bersalut mielin dan dapat membolehkan keupayaan bertindak bergerak pada kelajuan sekitar 20 meter/saat menuju sistem saraf pusat.
- Akson serat C yang lebih perlahan mengalir. Ini hanya berlaku pada kelajuan sekitar 2 meter/saat,[9] disebabkan oleh cahaya atau tiadanya mielin pada akson.
Kesannya, kesakitan datang dalam dua fasa. Fasa pertama diantarakan oleh serat Aδ yang bergerak laju, dan fasa kedua disebabkan oleh serat C (polimodal). Kesakitan yang berkaitan dengan serat Aδ boleh dikaitkan dengan rasa sakit awal yang sangat mendadak. Fasa kedua adalah rasa sakit yang lebih berlarutan tetapi kurang pedih akibat kerosakan mendadak. Sekiranya terdapat masukan besar atau berpanjangan pada serat C, terdapat penumpukan progresif di tanduk punggung saraf tunjang; fenomena ini serupa dengan tetanus pada otot tetapi disebut "<i>wind-up</i>". Sekiranya berlaku <i>wind-up</i> ini maka terdapat kemungkinan meningkatnya kepekaan terhadap kesakitan.[10]
Termal[sunting | sunting sumber]
Nosiseptor termal (haba) diaktifkan oleh kepanasan atau kesejukan yang merosak tidak kira apa jua suhu. Terdapat transduser nosiseptor tertentu yang menentukan cara hujung saraf tertentu bertindak balas terhadap rangsangan termal. Yang pertama ditemui adalah TRPV1, mempunyai nilai ambang yang bertepatan dengan suhu kesakitan panas 43 °C. Suhu lain dalam julat "hangat hingga panas" diantarakan oleh lebih daripada satu saluran TRP. Setiap saluran ini menyatakan domain C-terminal tertentu yang sesuai dengan kepekaan "hangat hingga panas". Interaksi antara semua saluran ini dan bagaimana tahap suhu ditentukan berada di atas ambang kesakitan tidak diketahui pada masa ini. Rangsangan sejuk dirasakan oleh saluran TRPM8. Domain C-terminalnya berbeza dengan TRP sensitif panas. Walaupun saluran ini sesuai dengan rangsangan sejuk, masih belum diketahui sama ada ia turut menyumbang kepada pengesanan kesejukan yang teramat.
Mekanikal[sunting | sunting sumber]
Nosiseptor mekanikal bertindak balas terhadap tekanan berlebihan atau pencacatan bentuk secara mekanikal. Ia juga bertindak balas terhadap goresan yang memecahkan permukaan kulit. Reaksi terhadap rangsangan diproses sebagai rasa sakit dekat korteks, sama seperti tindak balas kimia dan termal. Nosiseptor mekanikal ini sering mempunyai ciri-ciri polimodal, maka terdapat kemungkinan bahawa sesetengah transduser bagi rangsangan termal adalah sama untuk rangsangan mekanikal; begitu juga untuk rangsangan kimia, kerana TRPA1 nampaknya dapat mengesan perubahan mekanikal dan kimia.
Kimia[sunting | sunting sumber]
Nosiseptor kimia mempunyai saluran TRP yang bertindak balas terhadap pelbagai rempah-ratus. Yang paling banyak menerima tindak balas dan diuji secara meluas ialah kapsaisin. Perangsang kimia lain termasuklah perengsa persekitaran seperti akrolein, sejenis senjata kimia Perang Dunia I dan komponen asap rokok. Selain daripada perangsang luaran ini, nosiseptor kimia berupaya mengesan ligan endogen, dan amina asid lemak tertentu yang timbul dari perubahan tisu dalaman. Seperti pada nosiseptor termal, TRPV1 dapat mengesan bahan kimia seperti kapsaisin dan racun labah-labah.[7]
Pendam[sunting | sunting sumber]
Walaupun setiap nosiseptor dapat memiliki pelbagai nilai ambang, ada yang tidak bertindak balas sama sekali terhadap rangsangan kimia, termal mahupun mekanikal kecuali berlakunya kecederaan sebenar. Ini biasanya disebut sebagai nosiseptor pendam kerana ia hanya bertindak balas apabila berlaku keradangan pada tisu sekitarnya.[6]
Polimodal[sunting | sunting sumber]
Kebanyakan neuron hanya berfungsi satu; oleh itu, neuron yang melakukan lebih daripada satu fungsi secara serentak tergolong sebagai "polimodal."[11]
Laluan[sunting | sunting sumber]
Serat nosiseptif aferen (yang menghantar maklumat ke, bukannya dari otak) bergerak kembali ke saraf tunjang di mana ia membentuk sinapsis pada tanduk dorsalnya. Serat nosiseptif ini (terletak di pinggiran) adalah neuron urutan pertama. Sel-sel di tanduk punggung dibahagikan kepada lapisan yang berbeza secara fisiologi yang disebut lamina. Jenis serat yang berbeza membentuk sinapsis dalam lapisan yang berlainan, dan menggunakan glutamat atau bahan P sebagai neurotransmiter. Serat Aδ membentuk sinaps dalam lamina I dan V, serat C berhubung dengan neuron di dalam lamina II, serat Aβ berhubung dengan lamina I, III, dan V.[6] Setelah mencapai lamina khusus dalam saraf tunjang, nosiseptif urutan pertama mengunjur ke neuron urutan kedua yang melintasi garis tengah pada komisur putih anterior. Neuron urutan kedua kemudian menghantar maklumat mereka melalui dua laluan ke talamus, iaitu sistem lemniskus medial kolum dorsal dan sistem anterolateral. Yang pertama dikhaskan untuk sensasi biasa tanpa sakit, sementara yang lateral disediakan untuk sensasi kesakitan. Setelah mencapai talamus, informasi tersebut diproses dalam nukleus posterior ventral dan dihantar ke korteks serebrum di otak melalui serat di anggota belakang kapsul dalaman. Oleh sebab ada jalan menaik ke otak yang mencetuskan kesedaran terhadap kesakitan, ada juga laluan menurun yang memodulasi sensasi rasa sakit. Otak boleh meminta pembebasan hormon atau bahan kimia tertentu yang boleh memberi kesan analgesik yang dapat mengurangkan atau menghalang sensasi kesakitan. Kawasan otak yang merangsang pembebasan hormon ini adalah hipotalamus.
Kesan penghambatan menurun ini dapat ditunjukkan dengan merangsang elektrik kawasan kelabu periaqueductal otak tengah. Kelabu periaqueductal pada gilirannya memproyeksikan kawasan lain yang terlibat dalam peraturan kesakitan, seperti inti raphes magnus yang juga menerima aferen serupa dari nukleus reticularis paragigantocellularis (NPG). Pada gilirannya nukleus raphe magnus memproyeksikan ke wilayah gelatinosa substansial dari tanduk punggung dan memediasi sensasi input spinothalamic. Kelabu periaqueductal juga mengandungi reseptor opioid yang menjelaskan salah satu mekanisme di mana opioid seperti morfin dan diacetylmorphine menunjukkan kesan analgesik.
Kepekaan[sunting | sunting sumber]
Kepekaan neuron nosiseptor dimodulasi oleh banyak perantaraan dalam ruang ekstraselular (luar sel).[12] Pemekaan periferi mewakili satu bentuk keplastikan fungsional bagi nosiseptor. Nosiseptor boleh berubah daripada sekadar mengesan rangsangan berbahaya kepada juga mengesan rangsangan tidak berbahaya. Hasilnya, rangsangan keamatan rendah dari aktiviti biasa dapat menimbulkan sensasi yang menyakitkan. Ini biasanya dikenali sebagai hiperalgesia. Keradangan adalah salah satu penyebab biasa yang menyebabkan kepekaan nosiseptor. Biasanya hiperalgesia berhenti ketika keradangan itu reda, tetapi kadang-kadang kecacatan genetik dan/atau kecederaan berulang boleh mengakibatkan allodynia, iaitu rangsangan yang sama sekali tidak berbahaya seperti sentuhan ringan menyebabkan kesakitan yang teruk. Allodynia juga boleh berpunca daripada kerosakan nosiseptor pada saraf periferal, dan ini boleh menyebabkan deaferentasi, iaitu timbulnya proses pusat yang berbeza dari saraf-saraf aferen yang terselamat. Dengan keadaan ini, akson akar dorsal nosiseptor yang terselamat dapat bersentuhan dengan saraf tunjang sehingga mengubah input normal.[10]
Haiwan lain[sunting | sunting sumber]
Nosisepsi juga didapati pada haiwan selain mamalia, termasuk ikan[13] dan pelbagai jenis invertebrata, termasuk lintah,[14] cacing nematoda,[15] siput laut, [16] dan larva bari-bari.[17] Walaupun neuron-neuron ini mungkin mempunyai jalan dan hubungan yang berbeza dengan sistem saraf pusat daripada nosiseptor mamalia, neuron nosiseptif pada bukan mamalia sering menyala sebagai tindak balas terhadap rangsangan serupa seperti mamalia, seperti suhu tinggi (40 °C ke atas), pH rendah, kapsaisin, dan kerosakan tisu.
Terminologi[sunting | sunting sumber]
Kerana pemahaman sejarah mengenai kesakitan, nosiseptor juga disebut reseptor kesakitan. Walaupun rasa sakit itu nyata, faktor psikologi dapat mendatangkan pengaruh yang ketara pada keamatan subjektif.[18]
Rujukan[sunting | sunting sumber]
- ^ http://www.bodyinmind.org/what-is-pain/
- ^ "NOI - Neuro Orthopaedic Institute". www.noigroup.com. Diarkibkan daripada yang asal pada 2018-10-17. Dicapai pada 2017-10-13.
- ^ "Nociception and pain: What is the difference and why does it matter? - Massage St. Louis, St. Louis, MO". www.massage-stlouis.com.
- ^ Animals, National Research Council (US) Committee on Recognition and Alleviation of Pain in Laboratory (8 December 2017). "Mechanisms of Pain". National Academies Press (US) – melalui www.ncbi.nlm.nih.gov.
- ^ Sherrington C. The Integrative Action of the Nervous System. Oxford: Oxford University Press; 1906.
- ^ a b c Jessell, Thomas M.; Kandel, Eric R.; Schwartz, James H. (1991). Principles of neural science. Norwalk, CT: Appleton & Lange. m/s. 472–79. ISBN 978-0-8385-8034-9.
- ^ a b c "Nociceptors—noxious stimulus detectors". Neuron. 55 (3): 353–64. August 2007. doi:10.1016/j.neuron.2007.07.016. PMID 17678850.
- ^ Fein, A Nociceptors: the cells that sense pain http://cell.uchc.edu/pdf/fein/nociceptors_fein_2012.pdf
- ^ Williams, S. J.; Purves, Dale (2001). Neuroscience. Sunderland, Mass: Sinauer Associates. ISBN 978-0-87893-742-4.
- ^ a b "Postherpetic neuralgia: irritable nociceptors and deafferentation". Neurobiol. Dis. 5 (4): 209–27. October 1998. doi:10.1006/nbdi.1998.0204. PMID 9848092.
- ^ Fein, Alan. Nociceptors: the cells that sense pain.
- ^ "Signaling pathways in sensitization: toward a nociceptor cell biology". Neuron. 55 (3): 365–76. August 2007. doi:10.1016/j.neuron.2007.07.008. PMID 17678851.
- ^ Sneddon L. U.; Braithwaite V. A.; Gentle M. J. (2003). "Do fishes have nociceptors? Evidence for the evolution of a vertebrate sensory system". Proceedings of the Royal Society of London B: Biological Sciences. 270 (1520): 1115–1121. doi:10.1098/rspb.2003.2349. PMC 1691351. PMID 12816648.
- ^ Pastor J.; Soria B.; Belmonte C. (1996). "Properties of the nociceptive neurons of the leech segmental ganglion". Journal of Neurophysiology. 75 (6): 2268–2279. doi:10.1152/jn.1996.75.6.2268. PMID 8793740.
- ^ Wittenburg N.; Baumeister R. (1999). "Thermal avoidance in Caenorhabditis elegans: an approach to the study of nociception". Proceedings of the National Academy of Sciences of the United States of America. 96 (18): 10477–10482. Bibcode:1999PNAS...9610477W. doi:10.1073/pnas.96.18.10477. PMC 17914. PMID 10468634.
- ^ Illich P. A.; Walters E. T. (1997). "Mechanosensory neurons innervating Aplysia siphon encode noxious stimuli and display nociceptive sensitization". The Journal of Neuroscience. 17 (1): 459–469. doi:10.1523/JNEUROSCI.17-01-00459.1997. PMC 6793714. PMID 8987770.
- ^ Tracey J.; Daniel W.; Wilson R. I.; Laurent G.; Benzer S. (2003). "painless, a Drosophila gene essential for nociception". Cell. 113 (2): 261–273. doi:10.1016/S0092-8674(03)00272-1. PMID 12705873.
- ^ https://www.painscience.com/articles/pain-is-weird.php
