Strok haba
| Strok haba | |
|---|---|
Nama lain | Strok matahari, strok suria, siriasis[1] |
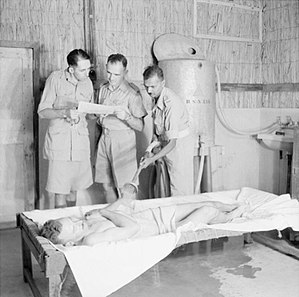 | |
| Orang yang disejukkan dengan semburan air, salah satu rawatan strok haba di Iraq pada tahun 1943 | |
| Pengkhususan | Perubatan kecemasan |
| Gejala | Suhu badan tinggi, kulit merah, kering atau lembap, sakit kepala, pening, kekeliruan, loya[2] |
| Kerumitan | Kejang, rabdomiolisis, kegagalan buah pinggang[3] |
| Jenis | Klasik, exertional[3] |
| Punca | Suhu luaran yang tinggi, faktor fizikal[3][4] |
| Lanjut usia, gelombang haba, kelembapan tinggi, ubat tertentu, penyakit jantung, gangguan kulit[3] | |
| Berdasarkan simptom[3] | |
| Sindrom malignan neuroleptik, malaria, meningitis[3] | |
| Rawatan | Penyejukan cepat, penjagaan sokongan[4] |
| Prognosis | Risiko kematian <5% (disebabkan senaman), hingga 65% (bukan disebabkan senaman)[3] |
| Kematian | > 600 setahun (AS)[4] |
| sunting | |
Strok haba, juga dikenali sebagai strok matahari, ialah sejenis penyakit kepanasan yang teruk yang mengakibatkan suhu badan lebih besar daripada 40.0 °C (104.0 °F) dan kekeliruan.[4] Gejala lain termasuk kulit merah, sakit kepala, dan pening.[2] Secara amnya terdapat kekurangan peluh pada strok haba klasik sementara berpeluh biasanya terdapat pada strok haba exertional.[5] Permulaan strok haba boleh berlaku secara tiba-tiba atau bertahap.[3] Strok haba ialah keadaan yang mengancam nyawa yang dicirikan oleh hipertermia teruk dan disfungsi multiorgan akibat pendedahan kepada haba.[6] Komplikasi perubatan mungkin termasuk sawan, rabdomiolisis, atau kegagalan buah pinggang.
Tanda dan gejala[sunting | sunting sumber]
Strok haba biasanya berlaku dengan gabungan hipertermia melebihi 40.6 °C (105.1 °F) bersama disorientasi.[5][7] Walau bagaimanapun, suhu badan yang tinggi tidak semestinya menunjukkan bahawa strok haba berlaku, seperti pada orang-orang dalam sukan ketahanan berprestasi tinggi atau dengan orang yang mengalami demam.[8] Strok haba exertional lebih tepat didiagnosis berdasarkan gugusan gejala dan bukan sekadar ambang suhu tertentu. Pada amnya terdapat kekurangan peluh pada strok haba klasik, sementara berpeluh biasanya terdapat pada strok haba exertional.
Gejala awal strok panas termasuk perubahan tingkah laku, kekeliruan, kecelaruan, pening, lemah badan, agitasi, ucapan kabur, mual, dan muntah.[5] Pada beberapa individu yang mengalami strok haba exertional, kejang, dan inkontinensia sfingter juga pernah dilaporkan.[5] Selain itu, dalam strok haba exertional, orang yang terkena mungkin berpeluh berlebihan.[9] Sekiranya rawatan ditangguhkan, pesakit boleh mengalami kerosakan organ penting, tidak sedarkan diri dan bahkan kegagalan organ. Sekiranya tiada rawatan yang cepat dan mencukupi, strok haba boleh membawa maut.[10]
Punca[sunting | sunting sumber]
Strok haba berlaku apabila termoregulasi dibanjiri oleh kombinasi penghasilan haba metabolik yang berlebihan (tenaga), haba yang berlebihan di persekitaran fizikal, dan kehilangan haba yang tidak mencukupi atau terganggu, mengakibatkan suhu badan tinggi yang tidak normal. Bahan yang menghalang penyejukan dan menyebabkan penyahhidratan seperti alkohol, perangsang, ubat-ubatan, dan perubahan fisiologi yang berkaitan dengan usia cenderung untuk menyebabkan strok haba "klasik" atau bukan exertional (NEHS), paling sering berlaku pada orang tua dan orang lemah dalam situasi musim panas dengan pengudaraan yang tidak mencukupi.[11]
Strok haba exertional[sunting | sunting sumber]
Strok haba exertional (EHS) boleh berlaku pada orang muda tanpa masalah kesihatan atau ubat-ubatan – paling kerap kepada atlet, buruh luar, atau anggota tentera yang terlibat dalam aktiviti cuaca panas yang sukar atau pada responden pertama yang diperakui yang memakai alat pelindung diri yang berat. Pada persekitaran yang tidak hanya panas tetapi juga lembap, penting untuk mengetahui bahawa kelembapan mengurangkan tahap hinggakan tubuh dapat menyejukkan dirinya dengan peluh dan penyejatan. Bagi manusia dan haiwan berdarah panas yang lain, suhu badan yang berlebihan dapat mengganggu enzim yang mengatur reaksi biokimia yang penting untuk pernafasan sel dan fungsi organ utama.[10]
Kereta[sunting | sunting sumber]
Apabila suhu luar adalah 21 °C (70 °F), suhu di dalam kereta yang diparkir di bawah sinar matahari langsung boleh melebihi 49 °C (120 °F). Kanak-kanak kecil atau orang dewasa yang ditinggalkan sendirian di dalam kenderaan mempunyai risiko tertentu untuk mengalami strok haba. "Strok haba pada kanak-kanak dan orang tua boleh berlaku dalam beberapa minit, walaupun tingkap kereta dibuka sedikit."[12] Disebabkan sekumpulan individu ini mungkin tidak dapat membuka pintu kereta atau tidak dapat menyatakan rasa tidak selesa secara lisan (atau tidak didengari kerana di dalam kereta tertutup), keadaan mereka mungkin tidak dapat disedari oleh orang lain di sekitarnya. Pada tahun 2018 sahaja, 51 orang kanak-kanak di Amerika Syarikat mati dalam kereta panas, lebih tinggi daripada 49 sebelumnya pada tahun 2010.[13]
Anjing bahkan lebih rentan daripada manusia terhadap stok haba di dalam kereta, kerana mereka tidak dapat mengeluarkan peluh seluruh badan untuk menyejukkan diri. Sebaik-baiknya tinggalkan anjing di rumah dengan air yang banyak pada hari-hari panas, atau, jika anjing mesti dibawa, ia boleh diikat di tempat teduh di luar destinasi dan disediakan dengan semangkuk air penuh.[14]
Pencegahan[sunting | sunting sumber]
Risiko strok haba dapat dikurangkan dengan memerhatikan langkah berjaga-jaga untuk mengelakkan terlalu panas dan dehidrasi. Pakaian yang ringan dan longgar akan membolehkan peluh menguap dan menyejukkan badan. Topi berbalut lebar dengan warna terang membantu mengelakkan sinar matahari daripada memanaskan kepala dan leher. Ventilasi pada topi akan membantu menyejukkan kepala, begitu juga peluh yang dibasahi dengan air sejuk. Latihan yang berat harus dielakkan semasa cuaca panas, terutama pada waktu puncak sinar matahari dan juga menghindari ruangan terkurung (seperti kenderaan) tanpa penyaman udara atau ventilasi yang mencukupi.
Dalam cuaca panas, orang perlu minum banyak cecair sejuk dan garam mineral untuk menggantikan cecair yang hilang akibat berpeluh. Rasa dahaga bukanlah tanda yang boleh dipercayai bahawa seseorang memerlukan cecair. Petunjuk yang lebih baik ialah warna air kencing. Warna kuning gelap mungkin menunjukkan dehidrasi.[9]
Contoh senarai semak yang direka untuk membantu melindungi pekerja daripada tekanan panas:[15]
- Ketahui tanda/gejala penyakit yang berkaitan dengan panas.
- Sekat cahaya matahari langsung dan sumber haba yang lain.
- Minum cecair dengan kerap, dan sebelum anda haus.
- Pakai pakaian ringan, berwarna terang, longgar.
- Elakkan minuman yang mengandungi alkohol atau kafein.
Rawatan[sunting | sunting sumber]
Rawatan strok haba melibatkan penyejukan mekanikal yang cepat bersama dengan langkah-langkah resusitasi piawai.[16]
Suhu badan mesti diturunkan dengan cepat melalui pengaliran, perolakan, atau penyejatan.[4] Orang tersebut harus dipindahkan ke kawasan sejuk, seperti di dalam rumah atau ke kawasan yang teduh. Pakaian harus ditanggalkan untuk mempromosikan kehilangan haba melalui penyejukan pasif. Kaedah penyejukan konduktif seperti rendaman air berais juga harus digunakan, jika boleh. Penyejukan penyejatan dan konvektif dengan kombinasi penyembur air sejuk atau kompres sejuk dengan aliran udara berterusan ke seluruh badan, seperti dengan kipas atau unit penyaman udara, juga merupakan alternatif yang berkesan. Orang itu tidak boleh dibalut dengan tuala basah atau pakaian kerana ini boleh bertindak sebagai penebat dan meningkatkan suhu badan.
Epidemiologi[sunting | sunting sumber]
Di India, beratus-ratus mati setiap tahun akibat gelombang panas musim panas,[17] termasuk lebih dari 2,500 pada tahun 2015.[18] Pada musim panas yang sama, gelombang panas Pakistan 2015 menyebabkan kira-kira 2,000 kematian.[19]
Lihat juga[sunting | sunting sumber]
Rujukan[sunting | sunting sumber]
- ^ Herrick, RT (1986). "Heat illness in the athlete: siriasis is serious". Alabama Medicine. 55 (10): 28, 33–37. PMID 3706086.
- ^ a b "Warning Signs and Symptoms of Heat-Related Illness". www.cdc.gov (dalam bahasa Inggeris). Diarkibkan daripada yang asal pada July 13, 2017. Dicapai pada 17 July 2017.
- ^ a b c d e f g h Leon, LR; Bouchama, A (April 2015). "Heat stroke". Comprehensive Physiology. 5 (2): 611–47. doi:10.1002/cphy.c140017. PMID 25880507.
- ^ a b c d e Gaudio, FG; Grissom, CK (April 2016). "Cooling Methods in Heat Stroke". The Journal of Emergency Medicine. 50 (4): 607–16. doi:10.1016/j.jemermed.2015.09.014. PMID 26525947.
- ^ a b c d Epstein, Y; Yanovich, R (20 June 2019). "Heatstroke". The New England Journal of Medicine. 380 (25): 2449–2459. doi:10.1056/NEJMra1810762. PMID 31216400.
- ^ Bouchama, Abderrezak; Knochel, James P. (2002-06-20). "Heat Stroke". New England Journal of Medicine. 346 (25): 1978–1988. doi:10.1056/nejmra011089. ISSN 0028-4793. PMID 12075060.
- ^ McGugan, Elizabeth A (2001). "Hyperpyrexia in the emergency department". Emergency Medicine Australasia. 13 (1): 116–120. doi:10.1046/j.1442-2026.2001.00189.x. PMID 11476402.
- ^ Laitano, Orlando; Leon, Lisa R.; Roberts, William O.; Sawka, Michael N. (1 November 2019). "Controversies in exertional heat stroke diagnosis, prevention, and treatment". Journal of Applied Physiology (Bethesda, Md.: 1985). 127 (5): 1338–1348. doi:10.1152/japplphysiol.00452.2019. ISSN 1522-1601. PMID 31545156.
- ^ a b "InfoSheet: Protecting Workers from Heat Illness" (PDF). OSHA–NIOSH. 2011. Diarkibkan (PDF) daripada yang asal pada June 16, 2015. Dicapai pada February 10, 2015.
- ^ a b Fauci, Anthony; dll. (2008). Harrison's Principles of Internal Medicine (ed. 17th). McGraw-Hill Professional. m/s. 117–121. ISBN 978-0-07-146633-2.
- ^ "Heat emergencies: MedlinePlus Medical Encyclopedia". www.nlm.nih.gov. Diarkibkan daripada yang asal pada January 5, 2016. Dicapai pada 2016-01-19.
- ^ Meadows, Michelle (2014). "A primer on summer safety". Academic OneFile. Diarkibkan daripada yang asal pada October 5, 2016. Dicapai pada January 18, 2016.
- ^ "2018 was Deadliest Year on Record for Hot Car Deaths". National Safety Council (dalam bahasa Inggeris). Dicapai pada 2019-07-08.
- ^ "Dogs in Hot Cars". Partnership for Animal Welfare. Diarkibkan daripada yang asal pada February 10, 2015. Dicapai pada February 11, 2015.
- ^ "QuickCard: Protecting Workers from Heat Stress" (PDF). OSHA. 2014. Diarkibkan (PDF) daripada yang asal pada January 17, 2015. Dicapai pada February 10, 2015.
- ^ Tintinalli, Judith (2004). Emergency Medicine: A Comprehensive Study Guide (ed. 6th). McGraw-Hill Professional. m/s. 1188. ISBN 0-07-138875-3.
- ^ Mallapur, Chaitanya (27 May 2015). "61% Rise In Heat-Stroke Deaths Over Decade". IndiaSpend. Diarkibkan daripada yang asal pada June 29, 2015. Dicapai pada 26 June 2015.
- ^ "India heatwave: death toll passes 2,500 as victim families fight for compensation". Reuters. 2 June 2015. Diarkibkan daripada yang asal pada June 26, 2015. Dicapai pada 26 June 2015.
- ^ Haider, Kamran; Anis, Khurrum (24 June 2015). "Heat Wave Death Toll Rises to 2,000 in Pakistan's Financial Hub". Bloomberg News. Diarkibkan daripada yang asal pada August 22, 2015. Dicapai pada 3 August 2015.
Pautan luaran[sunting | sunting sumber]
| Wikimedia Commons mempunyai media berkaitan Strok haba |
- Panas panas di MedicineNet.com

